Η ισθμοκήλη καισαρικής τομής (Caesarean Scar Defect CSD, or uterine Isthmocele, or post caesarean inclusion cyst or niche) είναι μια ανατομική διαφοροποίηση όπου δημιουργείται ένας θύλακας ή κύστη μέσα στην επούλωση της καισαρικής τομής. Δημιουργείται ένα ελάττωμα στο μπροστινό τοίχωμα της μήτρας το οποίο μπορεί και να συνδέεται με το εσωτερικό της ενδομητρικής κοιλότητας. Συνήθως βρίσκεται κάτω ακριβώς από το σημείο καισαρικής τομής και συνδέει τον Ισθμό της μήτρας (το κατώτερο τμήμα της ενδομήτριας κοιλότητας) με το ενδοτραχηλικό κανάλι. Kυρίως προκαλείται από ιατρική χειρουργική παρέμβαση ή ως ιατρογενές νόσημα μετά από καισαρική τομή.
Η διαδικασία επούλωσης του τοιχώματος της μήτρας μετά το χειρουργείο δεν αποκαθίσταται με τις στοιβάδες του μυομητρίου σωστά και με ομοιογένεια, οδηγώντας σε ινωτική αντίδραση με αποτέλεσμα το πάχος επούλωσης να είναι μικρότερο από το πάνω και το κατώτερο τμήμα του μυομητρίου, δηλαδή του μυ της μήτρας και σε ορισμένες φορές μέσα σε αυτό το πιο στενό σημείο επούλωσης από συνδετικό ιστό να δημιουργούνται κύστες οι οποίες μπορούν να περιέχουν υγρό ή να ενώνονται με την ενδομητρική κοιλότητα με αποτέλεσμα να γεμίζουν περιοδικά με αίμα περιόδου.
Όσο ο αριθμός των προηγούμενων καισαρικών τομών αυξάνεται, το ίδιο αυξάνεται και η πιθανότητα εμφάνισης ισθμοκήλης. Πρόσφατα στοιχεία δείχνουν ότι το 60% των ασθενών έχουν ισθμοκήλη μετά την πρώτη τους καισαρική τομή και 100% μετά από τρεις καισαρικές τομές. Αν και η ισθμοκήλη μπορεί να είναι ασυμπτωματική, μπορεί να προκαλέσει ανεπιθύμητες ενέργειες όπως υπογονιμότητα, πυελικό πόνο και προβλήματα περιόδου με κύριο χαρακτηριστικό αιμορραγίες και καφέ υγρά στο ενδιάμεσο του κύκλου. Κατά τη διάρκεια της περιόδου μια μικρή ποσότητα αίματος μπορεί να συσσωρευτεί σε ένα κυστικό σημείο μέσα στην επουλωμένη περιοχή. Αυτό προκαλεί φλεγμονώδη αντίδραση και μπορεί να συμβάλει σε ακανόνιστη κολπική αιμορραγία, πυελικό πόνο (λόγω των επιδράσεων των φλεγμονωδών κυτοκινών) και δυσκολίες με την εμφύτευση εμβρύου που οδηγούν σε δευτερογενή υπογονιμότητα.
Επίσης, η ισθμοκήλη μπορεί να αυξήσει το ποσοστό ατοπικής εγκυμοσύνης κάτω από την ουλή και υπάρχει σημαντικός κίνδυνος ρήξης της μήτρας εάν η εγκυμοσύνη συνεχιστεί και δεν έχει διαγνωστεί εγκαίρως.
Υπάρχουν διάφοροι τρόποι αντιμετώπισης ισθμoκήλης τόσο χειρουργικά όσο και μη.
Έχει προταθεί ότι με από του στόματος χρήση αντισυλληπτικών ή με μια ορμονολογική θεραπεία μπορεί η κύστη να συρρικνωθεί και να μειωθεί το ποσοστό διαταραχών του κύκλου, χωρίς όμως να διορθωθεί η ανατομική αυτή ανωμαλία.
Χειρουργικές μέθοδοι περιλαμβάνουν λαπαροτομία, λαπαροσκοπική και κολπική εκτομή και αποκατάσταση, καθώς και υστεροσκοπική χειρουργική επέμβαση με ή ταυτόχρονη λαπαροσκοπική διόρθωση.
Το ποσοστό μη βέλτιστης επούλωσης μετά από καισαρική δημιουργώντας Ισθμοκήλη είναι συνδεδεμένο με τον τρόπο που γίνεται η καισαρική τομή αλλά και τις χειρουργικές τεχνικές που χρησιμοποιούνται.
Με άλλα λόγια, εάν γίνει μία επείγουσα καισαρική επέμβαση για να σωθεί το παιδί κατά τη διάρκεια του τοκετού, λόγω της ταχύτητας του χειρουργείου, τραυματισμοί μπορεί να συμβούν στο χαμηλό τμήμα της μήτρας και η επούλωση να μην είναι βέλτιστη.
Επίσης παράγοντες που συμβάλλουν στη δημιουργία κακής επούλωσης με Ισθμοκήλη μπορεί να είναι ενδομητρίτιδα / αμνιονίτιδα/ λοιμώξεις στη μήτρα κατά τη διάρκεια του τοκετού και μετεγχειρητικά.
Εάν δεν είναι καλή η χειρουργική τεχνική που χρησιμοποιείται για την αποκατάσταση (είτε με μία είτε με δύο στοιβάδες ράμματος) το κάτω τμήμα της τομής της καισαρικής δεν μπορεί να ενωθεί ομοιόμορφα με το πάνω τμήμα με αποτέλεσμα να δημιουργηθεί ελάττωμα στο σημείο της συρραφής. Σε περιπτώσεις που η καισαρική γίνεται επιλεκτικά και οργανωμένα ως προγραμματισμένο χειρουργείο το ποσοστό εμφάνισης Ισθμοκήλης θα πρέπει να είναι πάρα πολύ μικρό.
Οι ισθμοκήλες εάν βρεθούν σε ασυμπτωματικές γυναίκες συνδυάζονται και με την παρουσία συμφύσεων στο περιτόναιο αλλά και στο κάτω τμήμα της βάσης της ουροδόχου κύστεως. Η παρουσίαση συμφύσεων με το περιτόναιο σχετίζεται και με τις επείγουσες καισαρικές.
Ο τρόπος με τον οποίον μπορούμε να αντιληφθούμε έγκαιρα τη δημιουργία ελαττώματος στην επούλωση μετά την καισαρική είναι μόνο με την υπερηχογραφική μελέτη, με τρισδιάστατο υπέρηχο αλλά και με το συνδυασμό αγγειακής μελέτης στην περιοχή της επούλωσης.
Ένας έλεγχος μετά από 30 ή 40 μέρες μετά από καισαρική αναδεικνύει εάν τα δύο τμήματα του μυομητρίου έχουν επουλωθεί και συνδεθεί συμμετρικά ή όχι. Επίσης ο υπέρηχος βοηθά στο να ενημερώσουμε την ασθενή για την οντότητα αυτή αν υφίσταται αλλά και να την πληροφορήσουμε για το μέλλον κατά πόσο αυτό θα πρέπει να το παρακολουθήσει και σε πόσο χρονικό διάστημα και την θεραπεία που θα χρειαστεί εάν στο μέλλον η γυναίκα αυτή γίνει συμπωματική. Με άλλα λόγια εάν ο κύκλος της γίνει άστατος.
Για τις γυναίκες οι οποίες δεν θέλουν να κάνουν άλλο παιδί και δεν τίθεται θέμα υπογονιμότητας, η ορμονοθεραπεία και ίσως η υστεροσκοπική θεραπεία με μία μικροεπέμβαση μπορεί να βοηθήσει στην άμεση επούλωση του σημείου αυτού.
Τα πράγματα όμως είναι πιο δύσκολα για τις γυναίκες που θέλουν να κάνουν παιδί στο μέλλον, για το κατά πόσο θα πρέπει να γίνει μια χειρουργική επέμβαση διορθωτικής φύσεως προληπτικά η όχι, χωρίς όμως να γίνουν περαιτέρω επιπλοκές στη μήτρα των γυναικών.
Επειδή η ισθμοκήλη δεν είναι συνήθως συμμετρική, τείνουν λοιπόν αυτές κυστικές δομές να είναι διαμετρικά πλάγιες, μπορεί να βρίσκονται σε σημεία τα οποία να έχουν πολλά αγγεία ή να βρίσκονται κοντά σε νεύρα ή να έχουν άμεση συσχέτιση με την ουροδόχο κύστη, επομένως ο τρόπος με τον οποίον γιατροί θα πρέπει να διορθώνουν αυτά τα ελαττώματα επούλωσης θα πρέπει να είναι σύνθετος λαμβάνοντας υπόψη και τον υπέρηχο αλλά και ενδεχομένως μαγνητική τομογραφία, ούτως ώστε να συμφωνηθεί με την ασθενή το πιο ασφαλές χειρουργικό πλάνο.
Ιδανικά, θα πρέπει να αφαιρεθεί το υγρό ή το παλαιό αίμα τα οποία έχουν συσσωρευθεί μέσα στην κυστική δομή και είτε θα γίνει μετέπειτα μια φυσιολογική επούλωση από μόνη της είτε θα γίνει μία επιπλέον διορθωτική επέμβαση χρησιμοποιώντας ράμματα για να ισχυροποιηθεί η ένωση των δύο τμημάτων του μυομητρίου. Ορισμένες φορές αυτό είναι πάρα πολύ δύσκολο, διότι υπάρχει ένα μεγάλο κενό μεταξύ του φυσιολογικού μυομητρίου, επομένως εκεί θα χρειαστεί μία μικρό τομή με μια επιπλέον συρραφή. Γι’ αυτό το λόγο η κάθε περίπτωση Ισθμοκήλης της καισαρικής τομής είναι ιδιαίτερη και στην ανατομία της αλλά και στην επιφάνεια της.
Πάνω από το 65% των ασθενών αναφέρουν βελτίωση με τα συμπτώματα μετά από χειρουργική επέμβαση. Πριν από την επιλογή μιας συγκεκριμένης χειρουργικής προσέγγισης συνιστάται η διεξαγωγή ενδελεχούς προεγχειρητικής αξιολόγησης χρησιμοποιώντας ενδοκολπικό υπερηχογράφημα με έκχυση υγρού (HYCOSY -HYFOSY) και/ή μαγνητική τομογραφία για την αξιολόγηση του υπολειπόμενου μυομητρίου πάχος που επικαλύπτει την ισθμοκήλη.
Για τις ασθενείς με συμπωματική ισθμοκήλη που επιλέγουν τη χειρουργική επέμβαση, είναι σημαντικόo να ληφθεί υπόψη το υπολειπόμενο πάχος του μυομητρίου που υπερκαλύπτει την ισθμοκήλη.
Για ασθενείς με επαρκή υπολειπόμενο μυομήτριο πάχος που υπερκαλύπτει την ισθμοκήλη (≥ 2,5–3,5 mm), μπορεί να γίνει μια υστεροσκοπική διόρθωση που θεωρείται πιο ασφαλής και αποτελεσματική στρατηγική σε σχέση με ανοιχτό χειρουργείο ή λαπαροσκοπικό.
Ωστόσο, για όσες έχουν πιο λεπτό υπολειπόμενο μυομήτριο (< 2,5 mm) ή όταν η υστεροσκοπική διαγνωστική εξέταση δείχνει σημεία πάρα πολύ λεπτά, τότε μία λαπαροσκοπική πρόσβαση είναι προτιμότερη με η και χωρίς συνδυασμό με υστεροσκόπηση.
Τέλος, σε πολύ συγκεκριμένες περιπτώσεις μπορεί να γίνει μία κολπική επέμβαση όπου μπορούμε να φτάσουμε στο μέσο και άνω τμήμα του μυομητρίου και να το διορθώσουμε με ράμματα- η επέμβαση αυτή έχει κάποια κοινά στοιχεία με την κολπική τεχνική υστερεκτομής. O χειρουργός θα πρέπει να είναι πολύ έμπειρος σε κολπικές χειρουργικές επεμβάσεις.
Ωστόσο, υπάρχουν κάποιες προκλήσεις κατά τη διάρκεια της επέμβασης, όπως π.χ μεγαλύτερη διάρκεια, αυξημένη απώλεια αίματος και μεγαλύτερη παραμονή στο νοσοκομείο.
Οι λαπαροσκοπικές επεμβάσεις έχουν καλύτερα αποτελέσματα σε σύγκριση με υστεροσκοπική ή κολπική τεχνική σε ό,τι αφορά συμπτώματα. Είναι άγνωστο ακόμα ό,τι αφορά την πιθανή μελλοντική κύηση και τις πιθανές επιπλοκές κατά τη διάρκεια της κύησης ή του τοκετού μετά τη διόρθωση της ισθμοκήλης.
Στις παρακάτω εικόνες από ενδοκολπικό υπέρηχο φαίνονται παραδείγματα επιπέδου τρία προηγμένης τεχνολογίας υπερηχογραφικής μελέτης όπου σημαντικές λεπτομέρειες σε ό,τι αφορά τη θέση, το μέγεθος και την ανατομική συσχέτιση της Ισθμοκήλης, είναι εμφανή με καθαρό τρόπο, επιτρέποντας την εκτίμηση κατά πόσο μπορεί να γίνει χειρουργική επέμβαση ή όχι, και αν ναι με ποια τεχνική. Όλες οι εικόνες έχουν παραχθεί με υπερηχογραφική μηχανή Philips Elite, Costas Panayotidis operator.
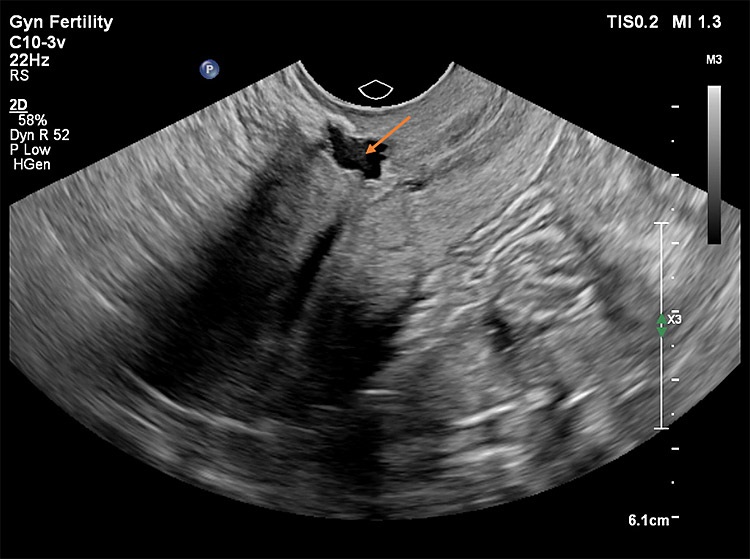
Εικόνα 1 : Η ισθμοκήλη φαίνεται στο πάνω τμήμα της εικόνας που είναι μία κυστική μορφή όπου δείχνει το βέλος, γεμάτη με υγρό και φαίνεται ξεκάθαρα η ελαττωματική επούλωση.
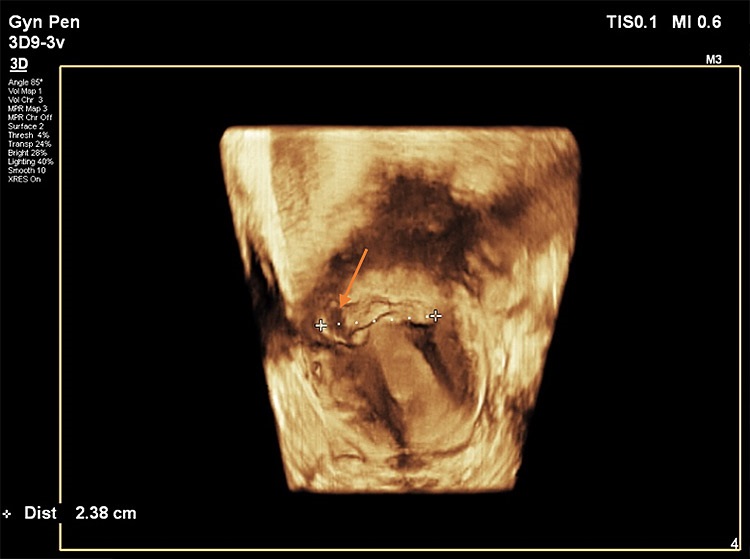
Εικόνα 2. Εδώ φαίνεται η υπερηχογραφική τρισδιάστατη μελέτη που δείχνει την ετερογένεια ισθμοκήλης η οποία τείνει να επεκτείνεται πλάγια και διαγώνια προς στο κάτω δεξιό τμήμα της μήτρας
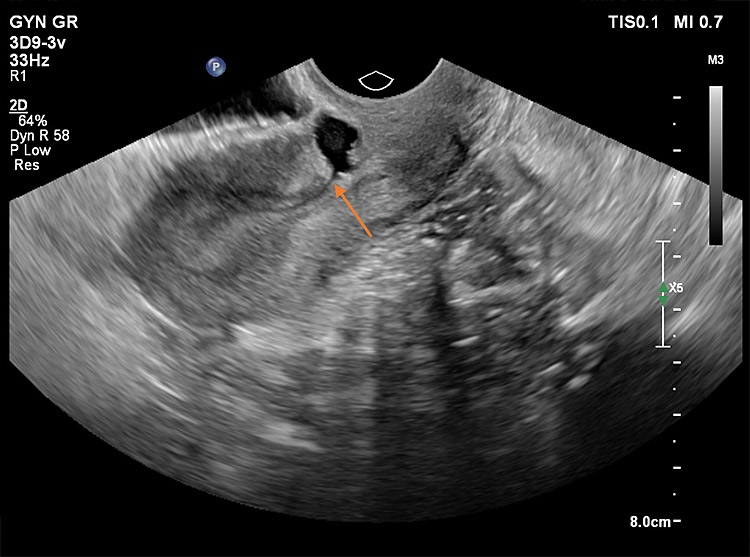
Εικόνα 3: εδώ φαίνεται καθαρά η ένωση της εσωτερικής ενδομητρικής κοιλότητας με την Ισθμοκήλη, στο κέντρο η οποία τροφοδοτεί το γέμισμα της κύστης με υγρό και με αίμα από την ενδομητρικη κοιλότητα, το σημείο ένωσης φαίνεται με το βέλος
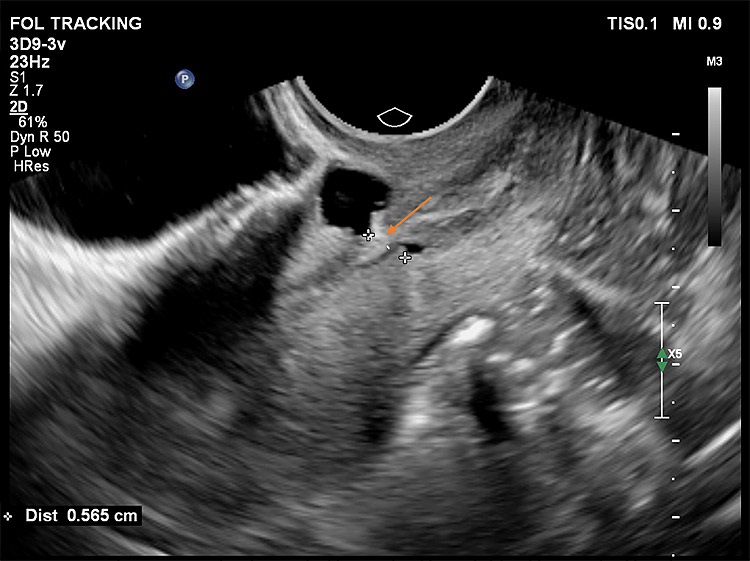
Εικόνα 4: δείχνει προεγχειρητική μέτρηση του υπολειπόμενου μυομητρίου για την πιθανή υστεροσκοπική διόρθωση της ισθμοκήλη, το πάχος από μέσα απ’ το ενδομητριακό τμήμα είναι μόλις 5.6 mm όπως φαίνεται με το βέλος
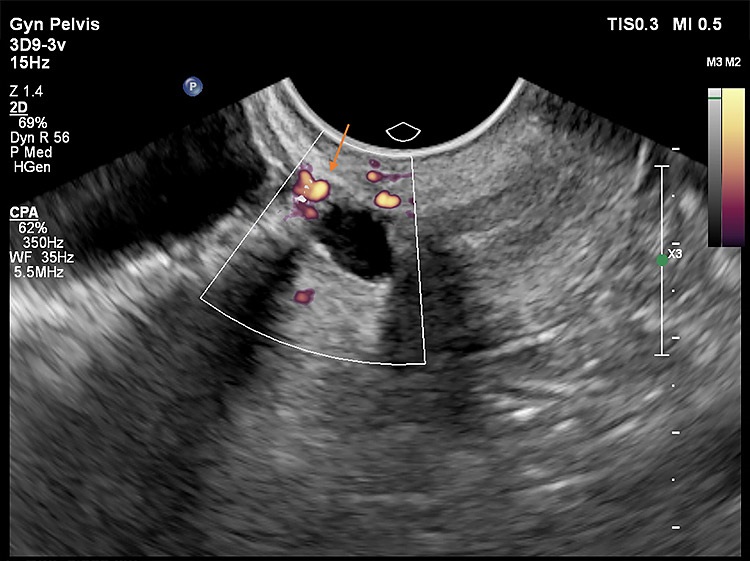
Εικόνα 5: δείχνει Power Doppler μελέτη αγγείων που περιλαμβάνει το σημείο επούλωσης της προηγηθείσας καισαρικής αλλά και τη σχέση των αγγείων αυτών με την κύστη ισθμοκήλης
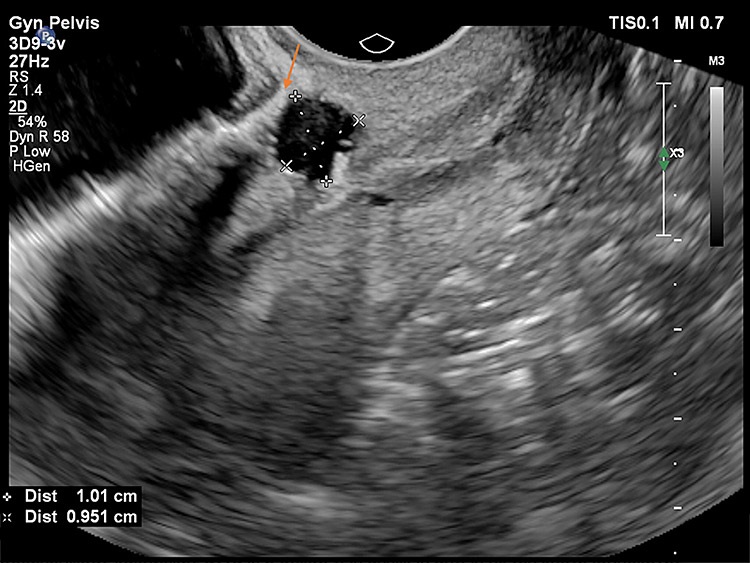
Εικόνα 6: δείχνει μετρήσεις / δισδιάστατες της κύστης αλλά επίσης τη συσχέτιση με το εμπρόσθιο τμήμα του υπολειπόμενου μυομητρίου, με άλλα λόγια το πάχος του μυομητρίου που καλύπτει την κύστη στη συγκεκριμένη περίπτωση είναι λιγότερο των 2,5 mm.
Ειδήσεις υγείας σήμερα
Τα πρωτεία στη μοναξιά κρατούν Ελλάδα και Κύπρος [μελέτη]
Νέα, μη επεμβατική μέθοδος για έγκαιρο εντοπισμό του κινδύνου διαβήτη
''Το Χαμόγελο του Παιδιού'' για πρόσφατους τραυματισμούς από βεγγαλικά και κροτίδες το Πάσχα
![Ιλαρά: Γιατί παιδιά που γεννήθηκαν με καισαρική τομή χρειάζονται δυο δόσεις εμβολίου [μελέτη]](/media/articles/photos/thumb/124878-measleschildgirl1280.jpg) Ιλαρά: Γιατί παιδιά που γεννήθηκαν με καισαρική τομή χρειάζονται δυο δόσεις εμβολίου [μελέτη]
Ιλαρά: Γιατί παιδιά που γεννήθηκαν με καισαρική τομή χρειάζονται δυο δόσεις εμβολίου [μελέτη]![Πόσο αυξήθηκαν οι καισαρικές τομές στην Ελλάδα και γιατί [μελέτη]](/media/articles/photos/thumb/120107-caesariansection1280.jpg) Πόσο αυξήθηκαν οι καισαρικές τομές στην Ελλάδα και γιατί [μελέτη]
Πόσο αυξήθηκαν οι καισαρικές τομές στην Ελλάδα και γιατί [μελέτη] Aυστρία: ένα στα τρία μωρά γεννιούνται με καισαρική
Aυστρία: ένα στα τρία μωρά γεννιούνται με καισαρική ![Με καισαρική τομή 3 στις 5 γεννήσεις στην Ελλάδα [πίνακες]](/media/articles/photos/thumb/117068-operatingroom1280.jpg) Με καισαρική τομή 3 στις 5 γεννήσεις στην Ελλάδα [πίνακες]
Με καισαρική τομή 3 στις 5 γεννήσεις στην Ελλάδα [πίνακες] Τα μωρά με καισαρική παίρνουν μικρόβια από τις μητέρες τους
Τα μωρά με καισαρική παίρνουν μικρόβια από τις μητέρες τους Άγχος και κατάθλιψη αυξάνουν τις πιθανότητες της εγκύου να γεννήσει με καισαρική
Άγχος και κατάθλιψη αυξάνουν τις πιθανότητες της εγκύου να γεννήσει με καισαρική![Τα πρωτεία στη μοναξιά κρατούν Ελλάδα και Κύπρος [μελέτη]](/media/articles/photos/thumb/132251-lonelygreece1280-1.jpg) Τα πρωτεία στη μοναξιά κρατούν Ελλάδα και Κύπρος [μελέτη]
Τα πρωτεία στη μοναξιά κρατούν Ελλάδα και Κύπρος [μελέτη] Νέα, μη επεμβατική μέθοδος για έγκαιρο εντοπισμό του κινδύνου διαβήτη
Νέα, μη επεμβατική μέθοδος για έγκαιρο εντοπισμό του κινδύνου διαβήτη![Καρκίνος: Η ανοσοθεραπεία δρα το ίδιο στους ηλικιωμένους και στους νεότερους [μελέτη]](/media/articles/photos/thumb/132247-seniorcancer1280.jpg) Καρκίνος: Η ανοσοθεραπεία δρα το ίδιο στους ηλικιωμένους και στους νεότερους [μελέτη]
Καρκίνος: Η ανοσοθεραπεία δρα το ίδιο στους ηλικιωμένους και στους νεότερους [μελέτη]![Το ανέβασμα με τις σκάλες αυξάνει το προσδόκιμο ζωής [μελέτη]](/media/articles/photos/thumb/132244-stairs1280.jpg) Το ανέβασμα με τις σκάλες αυξάνει το προσδόκιμο ζωής [μελέτη]
Το ανέβασμα με τις σκάλες αυξάνει το προσδόκιμο ζωής [μελέτη] Κλέλια και Σπύρος - Τα παιδιά του "Maestro" στην πολυθρόνα της ψυχολόγου
Κλέλια και Σπύρος - Τα παιδιά του "Maestro" στην πολυθρόνα της ψυχολόγου ΕΟΦ: Κίνδυνος από φάρμακο κατά της πίεσης, θρόμβων, χοληστερίνης
ΕΟΦ: Κίνδυνος από φάρμακο κατά της πίεσης, θρόμβων, χοληστερίνης Συστάθηκε η Ένωση Διαγνωστικών Εργαστηρίων Μοριακής Βιολογίας
Συστάθηκε η Ένωση Διαγνωστικών Εργαστηρίων Μοριακής Βιολογίας Εξόγκωμα πίσω από το αυτί: Τι μπορεί να σημαίνει
Εξόγκωμα πίσω από το αυτί: Τι μπορεί να σημαίνει "Ιατρική καταστροφή" στην Ολλανδία: 85 δότες σπέρματος απέκτησαν πάνω από 25 παιδιά
"Ιατρική καταστροφή" στην Ολλανδία: 85 δότες σπέρματος απέκτησαν πάνω από 25 παιδιά Αντιμετωπίζοντας την κρίση της μικροβιακής αντοχής μέσω κινήτρων για νέα αντιβιοτικά
Αντιμετωπίζοντας την κρίση της μικροβιακής αντοχής μέσω κινήτρων για νέα αντιβιοτικά![Δεύτεροι στην ΕΕ οι Έλληνες σε μη καλυπτόμενες ανάγκες Υγείας [πίνακες]](/media/articles/photos/thumb/132195-npol251280.jpg) Δεύτεροι στην ΕΕ οι Έλληνες σε μη καλυπτόμενες ανάγκες Υγείας [πίνακες]
Δεύτεροι στην ΕΕ οι Έλληνες σε μη καλυπτόμενες ανάγκες Υγείας [πίνακες] 9 εξακριβωμένα οφέλη του κολοκυθόσπορου
9 εξακριβωμένα οφέλη του κολοκυθόσπορου